In Italia i decessi per polmonite sono più di 9mila all’anno. Si tratta di numeri, questi, che per il 90% interessano la categoria in assoluto più a rischio, gli over65. L’avanzare dell’età è infatti maggiormente correlato ad una diminuita risposta immunitaria (immunosenescenza) e a una maggior frequenza di patologie croniche. Nonostante la mortalità nel nostro Paese, seppure non trascurabile, sia una delle più basse d’Europa, è bene tenere alta l’attenzione su questi dati soprattutto alla luce dell’impatto che ancora oggi la malattia ha in Italia e nel mondo. Con il periodo influenzale il rischio aumenta, per questo gli esperti consigliano di adottare strategie preventive che vanno da semplici azioni igieniche anti-contagio alla vaccinazione.
La polmonite negli anziani: definizione, tipologie e cause
«La polmonite è un processo infiammatorio a carico dei polmoni, in genere di natura infettiva. Il batterio più spesso responsabile è lo Streptococcus pneumoniae, ma possono essere chiamati in causa anche virus e microrganismi “atipici” (che per sopravvivere e moltiplicarsi hanno bisogno di appoggiarsi a una cellula ospite), tra cui il Mycoplasma e la Chlamidia pneumoniae, molto più raramente funghi. Sebbene esistano forme virali, i virus agiscano soprattutto da “facilitatori” di sovrainfezioni batteriche, come accade per esempio con l’influenza che si può complicare con una polmonite batterica» spiega Sergio Harari, direttore dell’Unità operativa di pneumologia all’Ospedale San Giuseppe MultiMedica di Milano.
Polmonite, quali i fattori di rischio e fattori predisponenti?
La polmonite può colpire chiunque, ma alcune categorie di persone hanno maggiori possibilità di contrarre la malattia. E’ il caso di chi è immonunodepresso ad esempio, di chi soffre di malattie croniche come diabete e patologie cardio-respiratorie (asma, bronchite cronica, scompenso cardiaco). Anche lo stile di vita può aumentare il rischio: sono più vulnerabili i fumatori, coloro i quali sono dediti ad un eccessivo consumo di alcolici, le persone sovra o sottopeso, gli anziani (gli ultrasessantacinquenni hanno un rischio triplo rispetto ai più giovani), come anche gli operatori a stretto e quotidiano contatto con i bambini. L’infezione in genere si trasmette per via aerea attraverso il contatto con secrezioni, colpi di tosse, starnuti, saliva. Il periodo in cui si è infettivi dipende dal germe responsabile, ma di solito è limitato ai primi giorni, prima che la copertura antibiotica faccia effetto.
Come si effettua la diagnosi? (sintomi, manifestazioni della patologia e fattori ambientali)
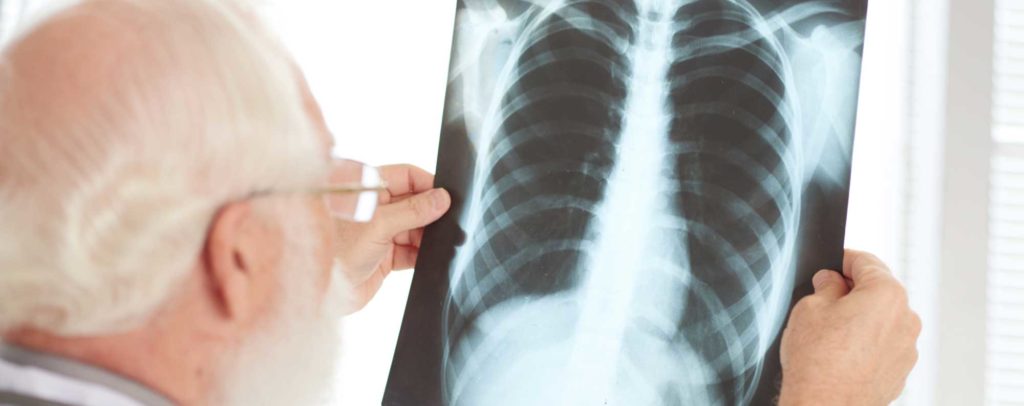
I disturbi (sintomi) causati dalla polmonite possono comparire all’improvviso, nell’arco di 24-48 ore, o possono presentarsi più lentamente nel corso di parecchi giorni. La comparsa di febbre, tosse stizzosa o produttiva, malessere generale e soprattutto la mancanza di fiato e difficoltà respiratorie rappresentano la costellazione di sintomi che devono indurre al sospetto. Le polmoniti causate da germi atipici come il Mycoplasma pneumoniae- spiega Harari- hanno in genere un esordio più graduale e sono spesso accompagnate da sintomi extrapolmonari come mal di testa, dolori muscolari e nausea. Non solo, mentre nel caso delle polmoniti batteriche, auscultando i polmoni con lo stetoscopio, il medico può rilevare e rumori anomali, nelle polmoniti atipichela valutazione clinica può anche essere negativa.Per effettuare la diagnosi nei casi meno gravi può bastare una visita attenta, se il paziente risponde bene alla terapia antibiotica non occorre fare altro, se non seguirne l’evoluzione. Diversamente nei casi dubbi conviene ricorrere auna radiografia del torace e talvolta può persino rendersi necessaria una Tac se la radiografia è negativaper verificare se siano presenti addensamenti polmonari non visibili alla semplice lastra.
Quali sono i rischi e le eventuali complicanze di questa patologia se non diagnosticata correttamente o trascurata?
Può evolvere innsufficienza respiratoria, ascessualizzarsi dare versamenti pleurici e empiemi, shock settico, tutte complicanze molte gravi.
Polmoniti, la prevenzione
Per ridurre il rischio di sviluppare la polmonite possono essere utili alcune vaccinazioni. I vaccini consigliati- prosegue Sergio Harari- sono quello contro lo pneumococco (andrebbero effettuati sia il 23 che il 13 valente), il batterio più spesso responsabile di polmoniti, e quello contro l’influenza, in quanto il virus influenzale può aprire la strada a sovrainfezioni batteriche.
Più in generale è bene seguire elementari pratiche igieniche di buon senso per prevenire la trasmissione dei germi, come ad esempio coprirsi la bocca e il naso quando si tossisce o starnutisce; gettare via immediatamente i fazzolettini usati perché i germi possono sopravvivere per parecchie ore fuori dall’organismo; lavarsi le mani regolarmente per evitare il trasferimento di germi ad altre persone o a oggetti.
Quale rischio nei pazienti ricoverati e/o allettati?
In questi casi i rischi di una evoluzione sono molto maggiori, sia per i germi che possono essere implicati, sia per le patologie associate del paziente. Bisogna poi ricordare la possibilità di polmoniti ab ingestis, in coloro i quali hanno difetti di deglutioni, come spesso avviene negli anziani.
Polmonite, trattamenti e cure
«Le forme batteriche e quelle causate da microrganismi atipici rispondono alle terapie antibiotiche, associate a farmaci sintomatici per mitigare tosse e antipirettici per i dolori osteoarticolari e lo stato febbrile. La terapia antibiotica va osservata in maniera scrupolosa: interromperla prima del necessario o oltremodo espone al rischio di sviluppare resistenze, e favorisce gli effetti collaterali. Per la maggior parte delle polmoniti è sufficiente un trattamento di cinque-sette giorni, tenendo presente che prima di trarre conclusioni sull’efficacia o meno dell’antibiotico scelto occorre aspettare almeno 72 ore.
Il decorso clinico della malattia/la risoluzione del sintomo/recidive
E’ fondamentale rispettare il riposo, seguire una dieta variata ed equilibrata, non fumare, se necessario effettuare una radiografia di controllo per valutare l’andamento del processo infettivo, E’ poi sempre molto importante discutere con il proprio medico anche l’opportunità di vaccinarsi se non lo si era prima di aver contratto l’infiammazione